Как самому определить стенокардию
Диагностика стенокардии
Стенокардия в переводе с латинского означает «грудная жаба». Это заболевание, основным проявлением которого является болевой приступ за грудиной, реже – в области сердца.
Боль при стенокардии имеет давящий характер, отдает в челюсть, спину, руки и даже зубы. Иногда подобные приступы сопровождаются также слабостью, тошнотой, одышкой и повышенной потливостью. Как правило, такая боль за грудиной возникает в результате перенапряжения, на фоне стресса, эмоционального возбуждения или после плотного обеда.
Продолжительность приступа 1-15 минут. Для того чтобы уменьшить боль, нужно успокоиться, посидеть или полежать, отдохнуть и попытаться расслабиться. Также помогают препараты, способствующие усилению кровоснабжения миокарда и расширяющие сосуды сердца (как правило, в качестве первой помощи врачи рекомендуют нитроглицерин).
Если у человека наблюдаются подобные приступы, ему требуется качественное обследование. Диагностика стенокардии складывается из визуального осмотра врачом и сочетания клинико-лабораторных и специальных кардиологических методов исследования.
Клинический осмотр
Клинический осмотр включает в себя детальный опрос больного и составление истории заболевания. Это необходимо для установления причины, предварительной оценки степени тяжести заболевания и прогноза. Изучаются жалобы больного, оценивает интенсивность и локализация болевого синдрома, а так же способы устранения боли.
Затем доктор определяет индекс массы тела (так как ожирение является одним из предрасполагающих факторов развития стенокардии). Подсчитывает частоту сердечных сокращений (ЧСС), параметры пульса и артериальное давление на обеих руках, и выслушивает сердце с помощью фонендоскопа.
Лабораторная диагностика нацелена на выявление уровня гемоглобина, холестерина, глюкозы, липидов, креатинина и некоторых других веществ. Эти анализы подтверждают наличие атеросклероза, как предрасполагающего фактора стенокардии.
Что касается диагностики инструментальной, то она включает в себя: ЭКГ, ЭхоКГ, рентгенографию органов грудной клетки, нагрузочные тесты, холтеровское мониторирование, коронарную ангиографию и томографию миокарда.
ЭКГ
Электрокардиография в 12 отведениях является обязательным методом исследования, необходимым для выявления ишемии миокарда (кислородного голодания сердечной мышцы), характерного для стенокардии. Зачастую на ЭКГ не отмечается никаких изменений. Это возможно при проведении исследования в состоянии покоя. Именно поэтому так важно и информативно зарегистрировать ЭКГ во время болевого приступа.
Рентгенография органов грудной клетки
У больных стабильной стенокардией этот метод не имеет большого значения. Его проводят при подозрении на порок сердца, заболевания легких или сердечную недостаточность, повлекших за собой стенокардию. Благодаря этому исследованию можно обнаружить увеличение размеров сердца, застой крови в легких, отложение кальция в сердечной мышце и увеличение предсердий. Все это имеет большое значение для определения прогноза стенокардии.
Нагрузочные пробы
Нагрузочные пробы проводят для того, чтобы изучить, как реагирует сердце пациента на ту или иную нагрузку. Для исследования используется велоэргометр или тредмил (беговая дорожка).
Холтеровское мониторирование
Холтеровское мониторирование – это исследование, с помощью которого наблюдают за работой сердца в течение суток. Носимый портативный регистратор проводит круглосуточную запись ЭКГ и передают информацию о работе сердца в компьютер. Благодаря такому исследованию фиксируются все нарушения сердечного ритма, болевые и безболевые приступы ишемии миокарда.
Коронарная ангиография – это на данный момент основной и наиболее достоверный способ диагностики состояния сосудов сердца. Его проводят тогда, когда необходимо решить вопрос о выборе оптимальной терапии стенокардии: медикаментозное лечение или оперативное вмешательство. Коронарная ангиография позволяет определить наличие, месторасположение, протяженность и характер атеросклеротического поражения сосудов. А так же спазм артерий, тромбоз, изъязвление, кальциноз и аномалии развития сосудов сердца. Определив степень сужения сосуда, можно понять, насколько оно влияет на кровоснабжение сердца. Отсюда делается вывод, достаточно ли медикаментозной терапии или требуется хирургическая замена сосудов.
Мультиспиральная компьютерная томография сердца и коронарных сосудов
Мультиспиральная компьютерная томография сердца и коронарных сосудов (МСКТ) необходима для определения атеросклероза сосудов сердца, выявления врожденных и приобретенных пороков, для исследования кровотока и обнаружения кальциноза.
Как правило, назначают МСКТ в следующих ситуациях:
1. В ходе обследования женщин в возрасте 55-75,а мужчин 45-65 лет, не имеющих установленных сердечно-сосудистых заболеваний. Целью МСКТ является выявление начальных признаков атеросклероза – основы стенокардии.
2. Пациентам старше 65 лет, жалующимся на боль в грудной клетке и не имеющим при этом установленного диагноза ИБС (ишемическая болезнь сердца).
3. Для проведения дифференциальной диагностики между хронической сердечной недостаточностью ишемического характера и болями другого происхождения, например, миокардита.
Эндоваскулярная эхокардиография
Эндоваскулярная эхокардиография (ЭхоКГ) дает наиболее полную оценку характера поражения сосудов сердца. Благодаря этому исследованию у врачей появляется возможность детально оценить и рассмотреть атеросклеротическую бляшку, установить вероятность образования тромба. Но в настоящее время эндоваскулярная ЭхоКГ не входит в перечень обязательных исследований больных стенокардией и выполняется в случае необходимости по назначению лечащего врача.
Как самому определить стенокардию самому
YouTube Premium
Текст видео
Учёные утверждают, что один час в день, потраченный на заботу о здоровье, может прибавить 15-20 лет жизни. Телеклиника «О самом главном» приглашает провести этот час вместе и заняться своим здоровьем всерьёз.Будьте здоровы!
Всё о здоровье и быте на канале «О самом главном».Утро России: Утреннее информационное шоу.О самом главном: Занимаемся здоровьем всерьёз.Правила движения: Как вернуть здоровье с помощью правильного движения.Кулинарная звезда: Секреты приготовления самых разнообразных блюд.1000 мелочей: Создание красивого и функционального быта.Про декор: Советы по дизайну и декорированию квартиры.
Соавтором этой статьи является Luba Lee, FNP-BC. Люба Ли — сертифицированный семейный фельдшер из Теннесси. Имеет степень магистра сестринского дела, полученную в Университете Теннесси в 2006 году..
Количество источников, использованных в этой статье: 48. Вы найдете их список внизу страницы.
Стенокардия, или грудная жаба — это общая боль и чувство дискомфорта в грудной клетке. Их сложно локализовать, и они могут отдавать в руку. Стенокардия часто бывает связана с физическим напряжением или эмоциональным стрессом, после отдыха она проходит. Обычно стенокардия является симптомом коронарной недостаточности, или ишемической болезни сердца. Заболевание может проявиться внезапно (острая форма) или носить периодически повторяющийся (хронический) характер. [1] Стенокардия обусловлена пониженным притоком крови к сердечной мышце, то есть так называемой сердечной ишемией. Обычно она возникает в результате отложений холестерина, которые приводят к затвердению и блокировке ведущих к сердцу артерий. Помимо широко известной боли в грудной клетке, для стенокардии характерны и некоторые другие симптомы, знание которых поможет вам определить, когда следует обратиться к врачу.
Может ли аппендицит отдавать в спинуВнимание:информация в данной статье носит исключительно ознакомительный характер. Перед применением любых методов проконсультируйтесь с лечащим врачом.
Классический приступ стенокардии можно описать следующим образом. При дополнительных физических усилиях (довольно определенных для каждого больного) возникает сжимающая, давящая боль за грудиной, которая продолжается несколько минут и проходит в покое, а после приема нитроглицерина прекращается через 1-2 минуты.
Что-либо «классическое» в медицине, как это ни парадоксально, встречается не так уж часто, и стенокардия тоже может протекать по-разному.
Некоторые больные не склонны называть ощущения, возникающие при стенокардии, болью и воспринимают их как некий дискомфорт; либо сильнее ощущают боль в левом плече или предплечье, лопатке, а иногда боль отдает прямо в спину, в глотку, челюсти, зубы, иногда — в правую руку, иногда — в верхнюю часть живота.
Однако для стенокардии характерно то, что те или иные ощущения являются типичными для данного больного. Более того, какие-либо изменения в характере болей — это повод для немедленного обращения к врачу.
Сказанное относится не только к характеру болей, но и к обстоятельствам, предшествующим возникновению приступа. Мы уже сказали, что, как правило, они связаны с физической нагрузкой, более или менее определенной для данного больного — но только «более или менее». Так, зимой, в холодную погоду, достаточно меньшей физической нагрузки, чем летом. Приступ стенокардии может быть спровоцирован даже относительно небольшой физической нагрузкой сразу после приема пищи.
У многих больных приступ возникает сразу после выхода на улицу в холодную ветреную погоду — при «первом вдохе» холодного воздуха.
Для некоторых больных «опасной» нагрузкой является напряжение при дефекации.
В особую форму выделяется так называемая вариантная стенокардия, или стенокардия покоя. Обычно приступы при этом возникают в одно и то же время суток и обусловлены спазмом крупной коронарной артерии. Приступ быстро прекращается после приема нитроглицерина. Прогноз при этой форме стенокардии неопределенный.
Иногда встречается так называемая ночная стенокардия, при которой приступы возникают ночью. Нередко им предшествуют волнующие сновидения, сопровождающиеся учащением пульса, подъемом артериального давления, изменениями дыхания. Ночная стенокардия бывает иногда признаком левожелудочковой сердечной недостаточности, иными словами — сердечной астмы.
Что касается частоты приступов, то у некоторых больных они случаются по несколько раз в день, а у других лишь изредка, перемежаясь со «светлыми промежутками» длительностью в несколько недель, месяцев или даже лет.
Еще раз повторим: любые изменения в течение стенокардии должны насторожить, поскольку при всей своей вариабельности стенокардия у каждого конкретного человека имеет стойкие определенные черты.
Стенокардия
Стенокардия (грудная жаба) – приступы внезапной боли в груди вследствие острого недостатка кровоснабжения миокарда – клиническая форма ишемической болезни сердца.
Патогенез
В большинстве случаев стенокардия обусловлена атеросклерозом венечных артерий сердца; начальная стадия последнего ограничивает расширение просвета артерии и вызывает острый дефицит кровоснабжения миокарда при значительных физических или (и) эмоциональных перенапряжениях; резкий атеросклероз, суживающий просвет артерии на 75% и более, вызывает такой дефицит уже при умеренных напряжениях.
Появлению приступа способствует снижение притока крови к устьям коронарных артерий (артериальная, особенно диастолическая гипотензия любого, в том числе лекарственного, происхождения или падение сердечного выброса при тахиаритмии, венозной гипотензии); патологические рефлекторные влияния со стороны желчных путей, пищевода, шейного и грудного отделов позвоночника при сопутствующих их заболеваниях; острое сужение просвета коронарной артерии (необтурирующий тромб, набухание атеросклеротической бляшки).
Основные механизмы стихания приступа:
- быстрое и значительное снижение уровня работы сердечной мышцы (прекращение нагрузки, действие нитроглицерина);
- восстановление адекватности притока крови к коронарным артериям.
Основные условия снижения частоты и прекращения приступов:
- приспособление режима нагрузок больного к резервным возможностям его коронарного русла;
- развитие путей окольного кровоснабжения миокарда;
- стихание проявлений сопутствующих заболеваний;
- стабилизация системного кровообращения;
- развитие фиброза миокарда в зоне его ишемии.
Симптомы, течение
При стенокардии боль всегда отличается следующими признаками:
- носит характер приступа, т. е. имеет четко выраженное время возникновения и прекращения, затихания;
- возникает при определенных условиях, обстоятельствах;
- начинает стихать или совсем прекращается под влиянием нитроглицерина (через 1 – 3 мин после его сублингвального приема).
Условия появления приступа стенокардии напряжения: чаще всего – ходьба (боль при ускорении движения, при подъеме в гору, при резком встречном ветре, при ходьбе после еды или с тяжелой ношей), но также и иное физическое усилие, или (и) значительное эмоциональное напряжение. Обусловленность боли физическим усилием проявляется в том, что при его продолжении или возрастании неотвратимо возрастает и интенсивность боли, а при прекращении усилия боль стихает или исчезает в течение нескольких минут.
Названные три особенности боли достаточны для постановки клинического диагноза приступа стенокардии и для отграничения его от различных болевых ощущений в области сердца и вообще в груди, не являющихсястенокардией.
Распознать стенокардию часто удается при первом же обращении больного, тогда как для отклонения этого диагноза необходимы наблюдение за течением болезни и анализ данных неоднократных расспросов и обследований больного. Следующие признаки дополняют клиническую характеристику стенокардии, но их отсутствие не исключает этот диагноз:
- локализации боли за грудиной (наиболее типична!), редко – в области шеи, в нижней челюсти и зубах, в руках, в надплечье и лопатке (чаще слева), в области сердца;
- характер боли – давящий, сжимающий, реже – жгучий (подобно изжоге) или ощущение инородного тела в груди (иногда больной может испытывать не болевое, а тягостное ощущение за грудиной и тогда он отрицает наличие собственно боли);
- одновременные с приступом повышения АД, бледность покровов, испарина, колебания частоты пульса, появление зкстрасистол.
Все это характеризует стенокардию напряжения. Тщательность врачебного расспроса определяет своевременность и правильность диагностики болезни. Следует иметь в виду, что нередко больной, испытывая типичные для стенокардии ощущения, не сообщает о них врачу как о “не относящихся к сердцу”, или, напротив, фиксирует внимание на диагностически второстепенных ощущениях “в области сердца”.
Стенокардия покоя в отличие от стеиокардии напряжения возникает вне связи с физическим усилием, чаще по ночам, но в остальном сохраняет все черты тяжелого приступа грудной жабы и нередко сопровождается ощущением нехватки воздуха, удушьем.
У большинства больных течение стенокардии характеризуется относительной стабильностью. Под этим понимают некоторую давность возникновения признаков стенокардии, приступы которой за этот период мало изменялись по частоте и силе, наступают при повторении одних и тех же либо при возникновении аналогичных условий, отсутствуют вне этих условий и стихают в условиях покоя (стенокардия напряжения) либо после приема нитроглицерина. Интенсивность стабильной стенокардии квалифицируют так называемым функциональным классом (ФК).
К IФК относят лиц, у которых стабильная стенокардия проявляется редкими приступами, вызываемыми только избыточными физическими напряжениями. Если приступы стабильной стенокардии возникают и при обычных нагрузках, хотя и не всегда, такую стенокардию относят ко IIФК, а в случае приступов при малых (бытовых) нагрузках – к III ФК. IV ФК фиксируют у больных с приступами при минимальных нагрузках, а иногда и в отсутствие их.
Стенокардия должна настораживать врача, если: приступ возник впервые, но в особенности – если впервые возникшие приступы учащаются и усиливаются с первых же недель болезни; течение стенокардии утрачивает свою стабильность: частота приступов нарастает, они возникают в иных, чем прежде, условиях (при меньших нагрузках, напряжениях), появляются и вне напряжений (в покое, ранним утром), как бы переходят из I – II ФК в III – IV ФК; т. е. течение стенокардии изменилось, приобретя существенно новые характеристики.
(снижение сегмента ST, инверсия зубцов T, аритмии), а также небольшое повышение активности ферментов сыворотки крови (КФК, ЛДГ, ЛДГ1, АсАТ), как правило, отсутствуют в таких случаях, но наличие этих признаков дополнительно подтверждает нестабильность стенокардии. Предынфарктная стенокардия не всегда завершается инфарктом сердца (вероятность развития инфаркта составляет около 30%); это необходимо учитывать в клинической диагностике.
Изредка встречается так называемая вариантная (вазоспастическая) форма стенокардии, отличающаяся спонтанным характером приступа, регистрируемыми на ЭКГ резкими подъемами сегмента ST, рефрактерностью к бетаблокаторам (анаприлину и обзидану), но чувствительностью к антагонистам ионов кальция (верапамил, фенигидин, коринфар).
Основой диагноза любой из форм и вариантов течения стенокардии является правильно построенный и тщательно проведенный расспрос больного. В неясных случаях проводят пробу с физической нагрузкой (велоэргометрическая проба) с целью выявления скрыто существующей коронарной недостаточности. Тактику установления диагноза определяет следующая схематическая последовательность решения основных вопросов:
- Коронарная (ангинозная) ли природа боли?
- Имеются ли признаки предынфарктной стенокардии?
- Не связано ли настоящее обострение в течение ишемической болезни сердца с влиянием внесердечных (сопутствующих) заболеваний?
Лишь убедительно аргументированный отрицательный ответ на первый из трех вопросов дает право на поиск другой причины (источника) болей: обнаружение у больного другой болезни в качестве источника его болевых ощущений не может исключить наличие у него одновременно и приступов грудной жабы как проявления ишемической болезни сердца. О болях в области сердца нестенокардического характера (см. Кардиалгии.)
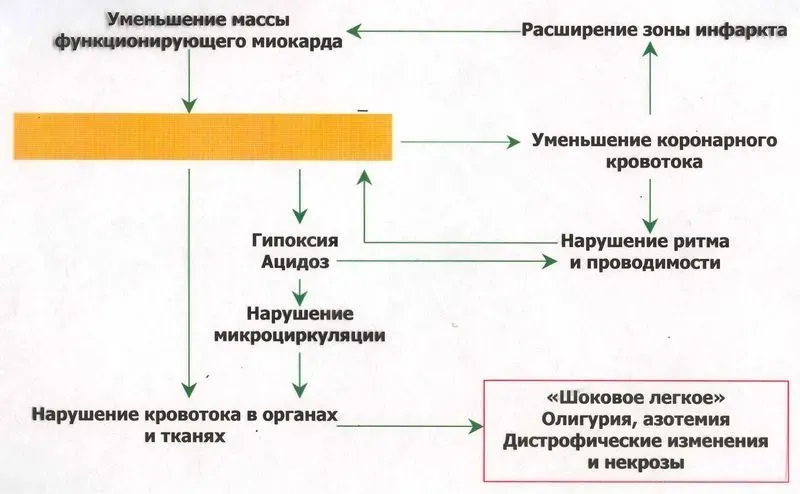
Осложнений собственно стенокардии не наблюдается, если она не становится выражением прогрессирования кардиосклероза и если она не оказывается первым проявлением развивающегося инфаркта миокарда. Поэтому приступ стенокардии, затянувшийся на 20 – 30 мин, а также нестабильная стенокардия требуют электрокардиографического обследования в ближайшие часы (сутки) и определения наличия реактивных сдвигов активности ряда ферментов в крови, температуры тела (см. Инфаркт миокарда).
Лечение
- спокойное, предпочтительно сидячее положение больного;
- нитроглицерин под язык (1 таблетка или 1 – 2 капли 1% раствора на кусочке сахара, на таблетке валидола), повторный прием препарата лри отсутствии эффекта через 2 – 3 мин;
- корвалол (валокардин) – 30 – 40 капель внутрь с седативной целью;
- артериальная гипертензия во время приступа не требует экстренных лекарственных мер, так как снижение АД наступает спонтанно у большинства больных;
- если нитроглицерин плохо переносится (распирающая головная боль), то назначают смесь из 9 частей 3% ментолового спирта и 1 части 1% раствора нитроглицерина по 3 – 5 капель на сахаре на прием.
Прогноз при отсутствии осложнений сравнительно благоприятный. Трудоспособность сохраняется, но с ограничением работ, требующих значительных физических усилий.
Стенокардия: причины, симптомы и лечение
У пациентов с ишемической болезнью сердца стенокардия встречается в 50% случаев — это одно из самых распространенных проявлений заболевания. И при этом — весьма серьезное.
Что такое стенокардия
Стенокардия — специфический болевой синдром, характерный для ишемии миокарда. Выделяют стабильную и нестабильную стенокардию, а также стенокардию напряжения и покоя.
Стабильная стенокардия — та, что протекает в неизменной форме. Можно сказать, что это «привычная» симптоматика для человека. Однако такую ситуацию нельзя считать нормой: требуется серьезное лечение, зачастую — хирургическое.
Нестабильная стенокардия — это либо впервые возникшая стенокардия, либо такая, когда характер болевого синдрома и ощущений существенно отличается от привычного состояния. Это крайне опасное состояние, чреватое высоким риском развития инфаркта, и требующее немедленного вызова скорой помощи.
Стенокардия напряжения — одно из проявлений атеросклероза и ишемической болезни сердца, которое проявляется резкой болью в груди при физической активности и стрессе. Однако боли за грудной клеткой — не всегда проявление стенокардии.
Важно отметить такие симптомы, как:
сжимающий, давящий или жгучий характер приступа;
отдачу под левую лопатку или в руку, шею, нижнюю челюсть;
недостаток кислорода и головокружение;
очевидные перебои в работе сердца: колебание частоты пульса и артериального давления.
Наиболее часто боль при стенокардии напряжения проявляется во время ходьбы, подъема по лестнице, физического усилия, стресса. Приступ длится от 1 до 15-20 минут и облегчается приемом нитроглицерина. Симптомы могут проявляться все сразу или по отдельности.
Стенокардия покоя, в отличии от предыдущего типа, характеризуется внезапным и длительным приступом, который активизируется без внешних провоцирующих факторов, иногда во время сна. К основным симптомам в данном случае можно добавить: неконтролируемый приступ паники, ярко выраженное чувство удушья, нарушение вегетативных функций организма. Подробнее об этом типе стенокардии мы напишем в следующих статьях.
Помимо крайне неприятной симптоматики, подобные проявления свидетельствуют о высоком риске инфаркта миокарда, а также развития сердечной недостаточности.
Сердечно-сосудистые заболевания уносят половину человеческих жизней — ровно столько же, сколько все остальные причины вместе взятые.
Причины стенокардии
Причиной стенокардии является частичное перекрытие просвета артерий атеросклеротическими бляшками, вследствие чего возникает выраженное кислородное голодание клеток сердца, что и вызывает боль. Дополнительную роль играет спазм сосудов, которой может быть спровоцирован, например, нервным перенапряжением или резким выходом на холод.
Именно наличие атеросклеротических бляшек является ведущим фактором развития стенокардии. Развитие ишемической болезни сердца — процесс сложный и многокомпонентный, который провоцируется и ускоряется из-за факторов риска:
нарушение обмена холестерина,
низкой физической активности и неправильного питания.
В случае атеросклероза, стенокардия начинает проявлять себя, когда атеросклеротическая бляшка заполняет собой артерию более чем на 50% — препятствует нормальному прохождению крови через сердце и, соответственно, насыщению сердечной мышцы кислородом. Это приводит к развитию дисбаланса в работе сердца.
При физическом и психоэмоциональном напряжении ситуация усугубляется. Сердце начинает более активную работу — сокращается чаще и сильнее. В этом состоянии ему требуется больше кислорода и питательных веществ. Однако из-за сужения сосудов эта потребность не удовлетворяется, что приводит к кислородному голоданию и, как следствие, болевым ощущениям.
Мы чувствуем боль благодаря инстинкту самосохранения. Она — своеобразный сигнал тревоги. Поэтому любой болевой приступ — рациональный повод обратиться к врачу.
Факторы риска и их контроль
Стенокардия и заболевания, из-за который она проявляется, требуют не только максимально быстрого лечения, но и контроля факторов риска. К ним относится:
Гиперлипидемия— дисбаланс в обмене холестерина. Характеризуется повышенной концентрацией липопротеидов низкой плотности и жирных кислот — триглицеридов. А также понижением уровня липопротеидов высокой плотности — «хорошего» холестерина.
Наблюдается у большинства пациентов со стенокардией. Снижение уровня холестерина в организме помогает сократить количество приступов.
Ожирение— характеризуется индексом массы тела больше 26 и, зачастую, возникает из-за постоянного нерационального питания: потребления высококалорийной пищи с большим содержанием животных жиров, холестерина и «быстрых» углеводов, таких как сахар и мучное. И, напротив, недостатком в рационе овощей, фруктов, цельных злаков, бобовых, зелени.
Кроме того, большая масса тела увеличивает нагрузку на сердце, риск приступа возрастает. Для контроля этого фактора необходимо придерживаться принципов рационального или лечебного питания: ограничить потребление холестерина, животных жиров, переработанных продуктов и соли. Увеличить потребление овощей, фруктов и других цельных растительных продуктов, содержащих клетчатку, природные антиоксиданты, полифенолы, флавоноиды.
Избыточная масса тела, как правило, только «верхушка айсберга». Это проявление серьезных дисбалансов в работе организма.
Гиподинамия— недостаточная физическая активность, в сочетании с нерациональным питанием, способствует риску развития ожирения и накоплению холестерина. Вместе эти факторы способствуют развитию и частому проявление стенокардии.
Артериальная гипертензия— является частым спутником ишемической болезни сердца, которая, сама по себе, подразумевает кислородную недостаточность миокарда. При повышении артериального давления происходит напряжение миокарда, отчего возникает еще большая потребность сердца в кислороде. Это провоцирует приступ стенокардии.
Контроль артериального давления поможет держать сердце и сосуды в относительном спокойствии — сокращать частоту и мощность приступов.
Анемия— не фактор риска, но состояние, которое отягощает течение и затрудняет контроль ИБС. Характеризуется пониженным уровнем гемоглобина и общим ослаблением организма. Отсюда вытекает невозможность в достаточной мере снабдить сердце кислородом. Контроль нормального уровня гемоглобина в крови помогает облегчить течение заболевания: для женщин норма 120-150 г/л, у мужчин — 135-165 г/л.
Табачная зависимость— курение способствует усилению сразу нескольких факторов риска: вызывает кислородное голодание, повышает артериальное давление и вызывает спазмы артерий. Привычка наносит вред здоровому организму, а при наличие атеросклероза ведет к ранним проявлениям стенокардии и существенно повышает риск острого инфаркта миокарда.
Сахарный диабет 2 типа.Это заболевание серьезно ухудшает течение и прогноз ИБС. Мы посвятим этому состоянию отдельную статью, а пока обращаем на него внимание, как на серьезнейший фактор риска.
Сочетание 2-х и более пунктов из списка, даже слабо выраженных усиливает кислородное голодание сердца, а соответственно, риск развития и тяжесть симптомов стенокардии. Наличие факторов риска должно учитываться при определении лечебной тактики и вторичной профилактики стенокардии.
Диагностика стенокардии
Для диагностики стенокардии, а также исключения других возможных заболеваний, анализируют жалобы и характер болей, проводят лабораторное исследование крови и функциональное обследование сердца, анализируют физическое состояние пациента.
Также важно определить остроту и выраженность процесса. Для этого, если ставится диагноз острого коронарного синдрома, выполняется исследование сосудистого русла сердца — коронарография. По итогам решается вопрос об операции или внутрисосудистом вмешательстве.
Лабораторная диагностика крови помогает определить уровень: