Рефлюкс эзофагит кашель симптомы и лечение диета народные средства
Кашель при рефлюкс-эзофагите: причины, лечение и профилактика
Рефлюкс-эзофагит — это воспалительное заболевание неинфекционной природы, характеризующееся воспалением слизистой пищевода на фоне заброса желудочного сока (гастроэзофагеального рефлюкса). Кашель при ГЭРБ наблюдается не у всех больных. При игнорировании этого симптома и самолечении возможны осложнения в виде кровотечения, затруднения глотания и малигнизации.
Природа рефлюкса
Факторами риска возникновения рефлюкса и появления кашля являются:
- Нарушение моторики желудка.
- Повышенная кислотность желудка. В нем вырабатывается соляная кислота, которая способна раздражать слизистую пищевода. Последняя в отличие от слизистой желудка не имеет толстого защитного слоя из бикарбонатов и слизи и в большей степени подвержена воздействию агрессивной среды. Высокая кислотность наблюдается при гиперацидном гастрите, язвенной болезни, стрессовых язвах и синдроме Эллисона-Золлингера.
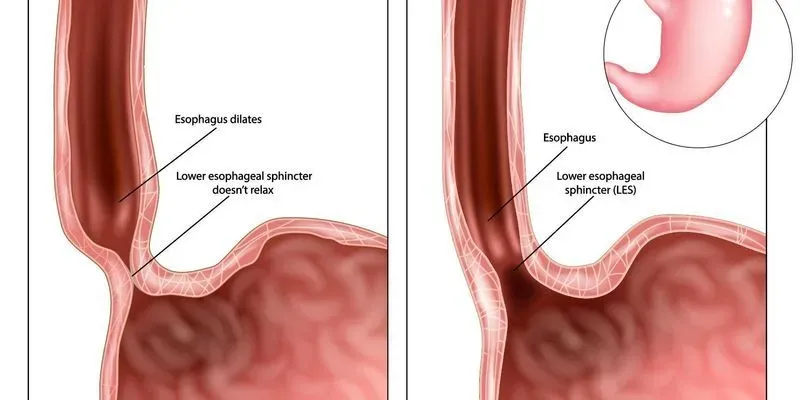
- Нестабильная работа пищеводного сфинктера. Причиной может быть повышенное давление. Оно наблюдается при переедании, употреблении пищи перед сном, ожирении, во время беременности, в случае асцита (скопления жидкости в передней брюшной области) и при затрудненном продвижении пищи в тонкий кишечник.
- Грыжа пищеводного отверстия.
- Прием некоторых медикаментов (блокаторов кальциевых каналов, нитратов, бета-адреноблокаторов).
- Травмы.
- Химические ожоги.
- Операции.
- Курение.
- Стресс.
- Опухоли выходного отдела желудка.
- Врожденная слабость стенки пищевода.
- Злоупотребление спиртными напитками.
Признаки эзофагита появляются не сразу, а при длительном воздействии кислоты на слизистую.
С чем связано появление такого вида кашля
Кашель при рефлюкс-эзофагите возникает в результате попадания кислого содержимого в верхние и нижние дыхательные пути. При этом он может быть сухим (при попадании кислоты в трахею) и влажным (при попадании в бронхи и легочную ткань). Кашель сочетается с такими симптомами, как боль в груди, изжога, дисфагия (нарушение проглатывания пищи), кислая отрыжка, рвота с примесью слизи и усиленное слюноотделение.
Методы лечения кашля при эзофагите
Лечение проводится после комплексного обследования (опроса, ФЭГДС, физикального осмотра, манометрии, рентгенографии пищевода, общих клинических анализов и оценки моторной функции пищевода).
Лечение кашля при рефлюкс-эзофагите преследует следующие задачи:
- устранение этиологических факторов;
- устранение симптомов;
- предупреждение осложнений;
- снятие воспаления;
- нормализацию моторики органов пищеварительного тракта.
Главными аспектами терапии являются:
- Применение медикаментов.
- Нормализация питания. При развитии эзофагита на фоне ГЭРБ требуется отказаться от кофе, спиртных и газированных напитков, не есть перед сном (ужинать не менее чем за 2-3 часа до сна), не ложиться на диван или кровать после приема пищи, отказаться от мучных блюд, продуктов, усиливающих выделение желудочного сока (наваристых супов, специй, кислых фруктов и ягод), сладостей, кисломолочных продуктов, редиса, редьки, капусты. Нужно отказаться от жареных блюд. Лучше готовить пищу на пару, отваривать или запекать.
- Нормализация веса.
- Отказ от курения.
- Отказ от использования тугой одежды (ремней, корсетов, поясов).
- Уменьшение физических нагрузок.
- Лечение заболеваний желудка (гастрита, язвенной болезни).
- Физиопроцедуры. Хорошо помогает амплипульс-терапия. На ткани воздействуют переменным модулированным током. Также применяются бальнеотерапия, электрофорез и грязелечение.
Если появился кашель при рефлюкс-эзофагите, то лечение обязательно предполагает нормализацию сна. Спать нужно с приподнятым головным концом. Требуется подкладывать большую подушку, чтобы уменьшить заброс кислоты в пищевод. При развитии осложнений (сужении пищевода, образовании язв и рубцов, малигнизации) требуется операция (бужирование, рассечение стриктур, пластика, резекция).
Какие препараты эффективны при лечении ГЭРБ
Если у детей и взрослых на фоне ГЭРБ появились изжога, отрыжка и кашель, то могут применяться следующие медикаменты:
- Антагонисты дофамина (противорвотные средства, прокинетики). В эту группу входят Мотилиум, Мотилак, Пассажикс, Мотониум и Домперидон. Они усиливают моторику желудка и ускоряют эвакуацию его содержимого. Прокинетики противопоказаны при непереносимости, пищеводно-желудочных кровотечениях, механической непроходимости, пролактиноме, перфорации стенки желудка и маленьким детям. Пьют таблетки перед едой.
- Препараты, нейтрализующие кислоту (антациды). К ним относятся Гевиксон (таблетки и суспензия), Ренни (таблетки), Фосфалюгель (гель), Алмагель (суспензия) и Маалокс (суспензия и таблетки). Они помогают уменьшить кашель и устранить изжогу. Если выявлены ГЭРБ и кашель у детей, то большинство антацидов будут противопоказаны.
- Ингибиторы протонного насоса (Пептазол, Нольпаза, Кросацид, Контролок, Санпраз, Панум, Рабепразол, Хайрабезол, Рабелок, Париет, Зульбекс, Разо, Омепразол, Омез, Ультоп, Омитокс, Ортанол, Эзомепразол, Пемозар, Ланцид, Эпикур, Ланзабел, Ланзап и Нексиум). Эти средства блокируют процесс образования соляной кислоты, снижая тем самым кислотность желудочного сока.
- Седативные препараты. Назначаются при нарушениях сна на фоне рефлюкс-эзофагита и кашля.
- Блокаторы H2-рецепторов (Фамотидин, Квамател, Ранитидин, Зантак). Эти лекарства могут заменить блокаторы протонной помпы. Они назначаются с 12 лет.
При использовании медикаментов необходимо:
- строго придерживаться схемы приема лекарств (соблюдать дозировку, время приема и кратность);
- учитывать переносимость и противопоказания;
- предварительно проконсультироваться с гастроэнтерологом или терапевтом.
Профилактика
Наиболее простыми мерами профилактики гастроэзофагеальной рефлюксной болезни, эзофагита и симптомов, ими вызванных, являются:
- Своевременное лечение соматических заболеваний.
- Отказ от спиртных напитков и сигарет. Если беспокоит кашель при ГЭРБ и симптомы в виде изжоги и отрыжки, то лучше не вдыхать табачный дым. Пассивное курение не менее вредное.
- Правильное питание (ограничение в меню продуктов, усиливающих брожение, отказ от газированной воды и жевательных резинок, разделение суточного рациона на 4-5 приемов, соблюдение интервалов между приемами пищи в 3-3,5 часа, отказ от еды перед сном, от жареных блюд).
- Предупреждение ожогов пищевода и желудка.
- Исключение стрессовых ситуаций.
- Исключение воздействия неблагоприятных профессиональных факторов.
- Отказ от бесконтрольного приема лекарственных препаратов.
- Предупреждение травм.
- Поддержание оптимального веса.
- Дозирование физической нагрузки.
- Регулярное посещение гастроэнтеролога.
- Борьба с хеликобактерной инфекцией (эти микробы способны вызывать язву и гастрит, усиливая кислотность желудка).
С целью профилактики обострений болезни полезно санаторно-курортное лечение. Специфическая профилактика ГЭРБ у детей и взрослых не разработана.
Диета при рефлюкс-эзофагите
Неправильная работа нижнего пищевого сфинктера, находящегося между пищеводом и желудком, вызывает развитие такой болезни, как рефлюкс-эзофагит. В результате происходит выброс соляной кислоты из желудка, которая вызывает поражение слизистой пищевода.
Характерными симптомами рефлюкса являются:
- рвота;
- отрыжка;
- ноющая боль за грудиной;
- вздутие живота;
- изжога;
- жжение в области желудка.
При диагностике этого заболевания назначается медикаментозная терапия и щадящая диета. Диета – это профилактическая мера, которая помогает облегчить болезненные симптомы.
При составлении рациона учитывается индивидуальная непереносимость продуктов. Некоторые врачи рекомендуют больным ежедневно вести записи, в которых отмечаются съеденные продукты и реакцию организма на них. В течение 14 дней определятся «стоп-продукты», от употребления которых нужно отказаться.
Исходя из степени поражения участков пищевода, в медицине различают:
- Катаральный рефлюкс-эзофагит. Это легкая степень заболевания. При катаральном эзофагите происходит отек и увеличение пищевода в размерах. Боль за грудиной, при прохождении пищи, изжога, у детей – регулярная отрыжка воздухом или молоком – основные признаки этого недуга.
- При эрозивном или язвенном эзофагите воспаление пищевода обширней, на слизистой появляются эрозии и язвы. Больных часто тошнит, в рвотных массах присутствует кровь, появляются болевые ощущения при глотании. Эрозивный рефлюкс не так распространен, как катаральный, а его симптомы проявляются намного болезненней, чем у последнего.
Правила питания при эзофагите
Дробное питание при эзофагите небольшими порциями помогает улучшить процессы пищеварения и продвижение пищи к кишечнику. Перед сном нельзя кушать за 2-3 часа.
Сразу после еды ложиться не рекомендуется т.к. это облегчает попадание соляной кислоты из желудка в пищевод. Хорошо, если вы прогуляетесь или просто посидите. Запрещены и тяжелые физические нагрузки.
Если между приемами пищи обостряется чувство голода, то вода поможет его заглушить. Если это будет минеральная, то лучше, чтоб она была без газа. При обострении нельзя перетягивать талию ремнями, так как это провоцирует забрасывание кислоты в пищевод.
При рефлюксе предпочтительней готовить пищу пюреобразной консистенции: супы-пюре, каши, протертые овощи и фрукты, творог. Такой состав блюд уменьшит выработку сока желудком и предотвратит его проникновение через сфинктер.
Период лечебной диеты гораздо больше, чем сроки медикаментозного лечения, и составляет 3-5 месяцев. Во избежание рецидива при дальнейшем выздоровлении уберите из рациона те продукты, на которые организм реагирует наиболее остро.
Что можно, а что нельзя есть при эзофагите
Для большего удобства восприятия и дальнейшей работы над рецептами условно поделим продукты на «черный» и «белый» список. В зависимости от реакции организма на ту или иную пищу, он будет меняться. Это определяется на основании личных наблюдений.
Продукты из «черного» списка
При рефлюксе нельзя употреблять:
На стол блюда подаются тёплыми, чтобы не травмировать желудочно-кишечный тракт. Исключаются все, употребление чего катализирует образование желудочного сока.
В «черном списке» должны оказаться:
- специи, приправы;
- соусы;
- маринованные и квашеные овощи;
- копченые и жареные продукты;
- наваристые мясные бульоны;
- сосиски, ветчина, колбаса;
- консервы;
- сдоба;
- газированные напитки;
- крепкий чай и кофе;
- яйца жареные;
- цитрусовые фрукты;
- алкоголь;
- молочные продукты с высокой массовой долей жира;
- овощи (помидоры, свежий лук и чеснок, бобовые, кроме зеленого горошка);
- каши из круп грубого помола;
- мясо и рыба с большим содержанием жира.
Продукты из «белого» списка
В процессе лечения эзофагита можно есть вареные, тушеные или приготовленные на пару продукты.
Используйте и те рецепты, где блюда запекаются, это внесет неплохое разнообразие в ваш стол:
- Первые блюда. Это могут быть супы-пюре, молочные супы, вермишелевые, овощные супы, приготовленные на разбавленном бульоне или вегетарианские. Из рациона исключаются красный борщ, кислые супы, суп из бобовых. Обжаривать компоненты запрещено.
- Вторые блюда. Для вторых блюд врачи-диетологи рекомендуют использовать курицу (без кожи), мясо кролика, телятину, постную свинину в умеренном количестве. Рыбу предпочтительней готовить таких сортов как лещ, щука, окунь, линь, минтай, треска, хек.
- Гарнир. В качестве гарнира на каждый день прекрасно подойдут запеченные или тушеные овощи (кроме бобовых) – свекла, кабачки, морковь, картофель тыква, рожки из твердых сортов пшеницы. В каши, приготовленные на воде (рисовая, манная, гречневая овсяная), можно добавить немного сливочного масла.
- Соусы. Разнообразить меню помогут соусы, приготовленные на основе йогуртов, обезжиренного молока или сметаны, воды с добавлением муки, растительных рафинированных масел.
- Десерт. Суточную норму сахара сведите к минимуму, вместо него попробуйте добавить в рацион мёд. Побаловать себя можно несладкими пудингами, желе, муссами, несдобным печеньем. Фрукты разрешены все, кроме цитрусовых. Банан, слива, груша, съеденные на завтрак, помогут предотвратить изжогу.
- Яйца. Диета при рефлюксе допускает включение в рацион яиц, приготовленных всмятку, или омлет на пару, но не более 3 раз в неделю.
- Молочные продукты. В пищу идут только обезжиренные кисломолочные продукты: молоко, сливки (не более 10% жирности), протертый творог. Ряженка, йогурт, кефир, простокваша нормализуют работу кишечника, что влияет на общее состояние организма.
- Напитки. От газированных напитков целесообразно отказаться сразу, т.к. они повышают давление в желудке, что дополнительно нагружает сфинктер. Шиповник или ромашка перед сном окажут успокаивающее воздействие на желудочно-кишечный тракт. В остальное время можно пить минеральную воду без газа, зеленый чай, компоты из сухофруктов.
Примерное меню на неделю
- завтрак: манная каша на воде с добавлением сливочного масла, зеленый чай;
- 2-й завтрак: яблоко запеченное;
- обед: отварная куриная грудка, макароны, компот из кураги;
- полдник: протертый творог с чайной ложкой меда;
- ужин: овощной суп-пюре.
- завтрак: омлет на пару, некрепко заваренный чай с молоком;
- 2-й завтрак: обезжиренный кефир, груша;
- обед: паровая куриная котлета, овощное рагу, кисель из свежих фруктов;
- полдник: протертое яблоко;
- ужин: запеченный хек, зеленый салат с добавлением оливкового масла.
- завтрак: овсяная каша с фруктами, травяной чай (кроме мятного);
- 2-й завтрак: рисовый пудинг;
- обед: запеченный минтай с отварным картофелем, компот из чернослива;
- полдник: ряженка;
- ужин: тыквенный суп-пюре, салат из свеклы.
- завтрак: рисовая каша со сливочным маслом, некрепкий чай с медом;
- 2-й завтрак: фруктовое пюре любое;
- обед: рагу из кролика, пюре из кабачков;
- полдник: обезжиренное молоко, несдобное печенье;
- ужин: морковная запеканка со сливочным соусом.
- завтрак: запеченные сырники, сметана, зеленый чай;
- 2-й завтрак: банан, йогурт;
- обед: тушеное мясо с гречневой кашей, грушевый компот;
- полдник: простокваша, галеты;
- ужин: фаршированные кабачки, салат с куриной грудкой.
- завтрак: геркулесовая каша на воде с тертым яблоком;
- 2-й завтрак: любые фрукты (сливы, киви);
- обед: картофельный суп-пюре, запеченная курица;
- полдник: кисель, нежирный сыр;
- ужин: лапша куриная, свекольный салат.
- завтрак: творожная запеканка со сметаной;
- 2-й завтрак: фруктовое смузи;
- обед: фрикадельки отварные из куриного фарша, рис, яблочный компот;
- полдник: несдобное печенье, грушевый или яблочный сок;
- ужин: рыбная котлета на пару, салат из моркови.
Вылечить рефлюкс-эзофагит и избежать обострений, можно только поставив питание и образ жизни под контроль. Исключите курение и алкоголь. Соблюдайте несложные правила, прислушивайтесь к организму – это принесет не только облегчение болевых симптомов, но и поможет победить болезнь окончательно.
Сбалансированный рацион продуктов нормализует вес, улучшит пищеварение и общее состояние организма, а вы приобретет бодрость и легкость.
Диета при рефлюкс-эзофагите
- Эффективность:лечебный эффект через 14 дней
- Сроки:постоянно
- Стоимость продуктов:1300-1400 рублей в неделю
Общие правила
Гастроэзофагеальная рефлюксная болезньхарактеризуется развитием рефлюкса желудочного содержимого в пищевод и появлением соответствующих симптомов — изжога после приема жирной, острой, кислой пищи и отрыжка содержимым желудка. Гастроэзофагеальный рефлюкс обусловлен повышением внутрибрюшного давления, несостоятельностью нижнего пищеводного сфинктера или грыжей отверстия диафрагмы. Повышение внутрибрюшного давления отмечается приожирении,запоре,беременности,метеоризме, нарушениях опорожнения желудка и двенадцатиперстной кишки. Тонус сфинктера может снижаться под действием курения, употребления жиров и продуктов, содержащих нитраты и пищевые консерванты. Кроме того, снижение тонуса прогрессирует с возрастом.
Наиболее распространенным осложнением этого заболевания является рефлюкс-эзофагит, который выявляется у трети больных. Рефлюктант оказывает агрессивное действие на слизистую пищевода и постоянный заброс его приводит к повреждению ее с развитием функциональных, катаральных или эрозивно-язвенных нарушений. Симптомы заболевания зависят от характера повреждений слизистой —катаральный эзофагит(имеется поверхностное воспаление) илиэрозивный(присутствуют эрозии).
Бывает ли кашель аллергическийДолгое время эти формы расценивались как последовательные этапы заболевания — сначала якобы возникает не эрозивный эзофагит, а эрозивный уже считался осложнением первого. Результаты наблюдений позволяют считать, что формы не имеют тенденции к трансформации одна в другую и существуют независимо друг от друга. Больных при этом заболевании беспокоит отрыжка, боли за грудиной и неприятные ощущения при прохождении по пищеводу пищи. Наличие тяжелых осложнений — кровотечений из эрозий, стриктур пищевода, формированиеаденокарциномыипищевода Барреттаобусловливают необходимость ранней диагностики и лечения заболевания.
Диета при рефлюкс-эзофагите направлена на уменьшение частоты рефлюкса и создание условий для устранения воспаления и заживления эрозий. Поскольку рефлюкс-эзофагит вызывает нарушение режима, объема питания и его качества, а такжезапоры, то лечебная диета должна предусматривать все эти моменты.
Больные должны избегать употребления жирной и жареной пищи. При рефлюкс-эзофагите не допустимо переедание, особенно на ночь. Необходимо соблюдать и режим питания — частый прием пищи маленькими порциями. Принципом рациональной диеты является также механически и химически щадящее питание.
Запрещено употребление алкоголя, напитков, а также продуктов, вызывающихметеоризм, поскольку это провоцирует забросы в пищевод. Употребление газированных напитков, кофе и больших объемов жидкости способствует появлениюрефлюксаи это нужно учесть при соблюдении диеты.
Водный режим следует ограничить до 1 л в день. Напитки нужно употреблять во время еды, но не после ее. Профилактикой запоров является включение в питание продуктов, богатых клетчаткой. Наиболее приемлемыми и разрешенными при данном заболевании является отварная свекла (натертая на мелкой терке или пюре), а также размоченного и протертого чернослива.
В период обострения при наличии боли и выраженной изжоги питание должно быть максимально щадящим, поэтому назначаетсяСтол №1А. Особенно он показан при эрозивном эзофагите и должен соблюдаться до 10 дней, поскольку питание этого стола является несбалансированным и имеет низкую калорийность. Исключаются хлеб и хлебобулочные изделия, любые бульоны, овощи и фрукты в любом виде, напитки с газом, кофе, крепкий чай, какао, неразбавленные фруктовые соки, любые соусы и пряности. Мясные блюда употребляются раз в день, а основу рациона составляют слизистые или протертые супы и жидкие каши.
Питание этого стола включает:
- Мясные блюда (говядина, курица) в виде парового суфле, для приготовления которого отваренное мясо тщательно взбивают в блендере или несколько раз прокручивают на мясорубке.
- Рыбные блюда (используют треску, щуку, хек, минтай и ледяную рыбу) в виде суфле.
- Слизистые супы (крупы: овсяная, манная, рисовая) с добавлением яично-молочной смеси. Широко применяется мука для детского питания, из которой готовят супы и редкие каши.
- Блюда из крупяной муки или протертых круп (гречневая, овсяная, рис) готовят в виде жидкой каши и добавляют молоко.
- Пастеризованное нежирное молоко, кальцинированный творог, молочные кисели и нежирные сливки.
- Яйца всмятку или омлет.
- Кисели и желе из ягод, но исключаются ягоды в свежем виде.
- Сахар, мед.
- Некрепкий чай со сливками, настой шиповника и отвар пшеничных отрубей.
После этого больного переводят к нагрузочнойДиете № 1Б, и он может придерживаться ее до двух недель. Количество белка в ней увеличено до 100 г, преимущественно за счет молочных белков (больному разрешается употреблять больше молока, творога и молочных каш), поскольку они считается легко усвояемыми. Мясные и рыбные блюда рекомендуются по-прежнему один раз в день.
- Исключаются горячие и холодные блюда, поскольку они замедляют процессы восстановления слизистой.
- Диета расширяется протертыми супами с добавлением протертых овощей (картофель, морковь, свекла).
- Блюда из мяса, курицы и рыбы можно есть не только в виде суфле, но и пюре, кнелей и котлет.
- Вводятся консервы из овощей и фруктов из серии детского питания.
- Дополнительно можно ввести ячневую крупу, но ее хорошо разваривают и протирают с последующим добавлением молока и масла. При появлении дискомфорта, она исключается из рациона.
- Некоторые овощи (картофель, морковь, свеклу и кабачки) можно употреблять в виде пюре. По- прежнему фрукты и овощи не разрешается есть в сыром виде.
- Увеличивается количество яиц до 3-х в день.
- Молоко можно пить до 4-х раз в день, дважды в день разрешается свежий творог (к нему добавляют молоко и протирают), молочный кисель и сливки, которые добавляют в супы или чай.
При улучшении состояния и в период ремиссии питание больного расширяется в пределахСтола № 1. Эта диета является полноценной и умеренно щадящей. В ней снижено общее количество жиров животного происхождения, которые снижают тонус сфинктера пищевода (жирные сливки, масло, свинина, гусь, утка, жирная рыба, жирная баранина, кондитерские изделия, кремы).
Исключаются раздражающие продукты: цитрусовые, кофе, чай, томаты, шоколад, лук, чеснок, мята, алкоголь, которые также снижают его тонус. Повышается количество белкового компонента до 100 г в день, что способствует повышению тонуса сфинктера.
- Исключаются возбудители секреции и грубые продукты с соединительной тканью (жилистое мясо, хрящи).
- Организуется дробное питание.
- Исключают овощи с грубой клетчаткой и эфирными маслами (репа, редька, лук, чеснок, спаржа, бобовые), фрукты с грубой кожицей (крыжовник, виноград, финики, смородина), хлеб с отрубями.
- Пища готовится на пару, подается кашицеобразной и первое время — протертой. Возможно запекание без грубой корочки.
- На первую половину дня должна приходиться большая часть калорийности, а последний прием пищи должен содержать легкоусвояемые продукты (овощные блюда, кисломолочные, каши, омлеты).
Выполнение следующих рекомендаций также может предотвратить заброс содержимого желудка в пищевод:
- Не принимать горизонтальное положение сразу после еды.
- Снизить вес при наличии ожирения.
- Избегать работ с наклонами вперед, длительного пребывания в согнутом положении, поднятий тяжести, тесной одежды и тугих поясов — все это повышает внутрибрюшное давление и усиливает регургитацию.
- Легкий ужин за 4 ч до сна.
- Не допускать запоров и метеоризма.
- Прекратить курение и прием алкоголя.
- Использовать высокую подушку для сна (приподнимать голову на 15-20 см).
- Принимать щелочные минеральные воды (они снижают кислотность, уменьшают воспаление слизистой и частоту регургитаций).
Коварный рефлюкс-эзофагит: причины, симптомы, лечение народными средствами
Рефлюкс-эзофагит – заболевание, при котором воспаляется слизистая оболочка нижней части пищевода в результате его контакта с кислым желудочным соком. Это наиболее распространенная и трудно распознаваемая болезнь среди всех нарушений желудочно-кишечного тракта. Рассмотрим, какими симптомами характеризуется данный недуг, какова природа его возникновения и как лечить рефлюкс-эзофагит народными средствами.
В организме здорового человека пищеварительный сок не покидает пределы желудка, так как его задерживает специальный клапан (сфинктер), предотвращающий непроизвольный заброс жидкости в пищевод. Сфинктер приоткрывается только в том случае, когда необходимо пропустить обработанную пищу в желудок.
Если же механизм действия блокирующего клапана нарушается, кислота из желудка проникает в пищевод, раздражая его стенки и вызывая патологию, так как слизистая этого органа не приспособлена к воздействию желудочного сока. В результате этого возникает желудочно-пищеводный рефлюкс, который характеризуется изжогой и болями за грудиной.
Сироп от сухого кашля гербион инструкцияРаспространенные причины заболевания:
- Беременность – всему виной гормон прогестерон, в избыточном количестве выделяемый в период вынашивания ребенка. Он расслабляет мышцы сфинктера, способствуя попаданию пищеварительного сока в пищевод.
- Ожирение – регулярное переедание и постоянное давление на сфинктер ослабляют и нарушают механизм его действия.
- Частое употребление алкоголя, кофе и острых блюд.
- Другие недуги: гастрит, грыжа пищеводного отверстия, склеродерма (патология соединительных тканей, снижающая эластичность кожи).
- Установка назогастрального зонда (трубки, идущей из носа в желудок) при энтеральном питании пациента.
- Продолжительный прием лекарственных препаратов.
Типы заболевания
Имеется 6 типов рефлюкса-эзофагита. Диагноз ставят исходя из эндоскопического исследования:
- Патология слизистой пищевода выражена слабо, заметных изменений не наблюдается.
- На втором этапе болезни возникает небольшая эрозия (размером около 5 мм) в продольной части пищеводного канала. Обычно она имеет линейную или овальную форму.
- Множество разбросанных эрозивных дефектов, локализующихся на продольном отрезке слизистой.
- Эрозии округлой формы, опоясывающие слизистую циркулярно.
- Хронические поражения пищевода: язвы, располагающиеся изолированно либо сливающиеся друг с другом.
- Целые островки эрозивных повреждений пальцеобразной или округлой формы.
На начальных этапах симптомы заболевания выражаются изжогой, болевыми ощущениями за грудиной, которые могут отдаваться в левое плечо, к сердцу. Хронический рефлюкс-эзофагит выдают приступы сильного кашля, как у астматиков, кислый привкус в ротовой полости (особенно по утрам), ночная потливость.Симптомы пищеводного рефлюкса могут возникать или усиливаться после приема пищи в положении лежа либо при наклоне вперед.Основные симптомы заболевания:
- тошнота;
- срыгивание, рвота;
- частая отрыжка;
- изжога;
- длительная икота;
- ощущение тяжести в желудке и «комка» в горле;
- жжение и боль в области груди и желудка.
Лечение рефлюкс эзофагита осуществляется как медикаментозными препаратами, так и народными средствами.
Устранение признаков
Чтобы вылечить заболевание на начальных этапах его развития, следует соблюсти ряд действенных мер:
1. Основное условие выздоровления – это строгое соблюдение лечебной диеты и сбалансированного режима питания. Переедать настоятельно не рекомендовано!
2. Ограничить или вовсе отказаться от продуктов, провоцирующих вздутие и негативно воздействующих на стенки желудка. В перечень «агрессивных» продуктов входят:
- жирная рыба и мясо;
- жирные мясные, рыбные, грибные супы и бульоны;
- кисломолочная продукция (кефир, сметана, творог);
- газированные и алкогольные напитки;
- мучные изделия (из пшеничной муки);
- бобовые изделия;
- свежие фрукты и ягоды;
- специи, острая пища.
3. Пища должна быть теплой: не обжигающе горячей, но и не холодной.
4. Трапезничать следует за 3–4 часа до сна, есть лучше часто и маленькими порциями, ни в коем случае нельзя отходить ко сну с набитым желудком.
5. После приема пищи (1–1,5 часа) не следует принимать горизонтальное положение: это может спровоцировать попадание кислого сока в пищевод.
6. Не стягивать живот ремнями, фиксирующим бельем, поясами и корсетами.
7. Отказаться от вредных привычек (курение, прием алкоголя), сбросить лишний вес (если наблюдается тенденция к ожирению).
Лечение в домашних условиях
Вылечить рефлюкс-эзофагит народными средствами вполне возможно, однако перед стартом курса следует в обязательном порядке заручиться одобрением врача.
Рецепты народной медицины направлены на выравнивание количества соляной кислоты в желудке, повышение тонуса сфинктера, снятие воспалительных процессов слизистой пищевода. Прием народных средств должен непременно сочетаться с лечебной диетой и правильным режимом питания.
Разберем несколько результативных рецептов.
Травяное ассорти
- Следует приготовить травяной сбор из плодов аниса, корней змеиного горца, листьев мелиссы, цветков календулы, душицы, белой яснотки, кипрея узколистного. Все компоненты рецепта брать в равных долях. Ассорти измельченных трав (2 ст. л.) выложить в термос, заварить кипятком (2 стакана) и выдержать не менее 3 часов. Готовый настой процедить и пить каждые 1,5 часа по 50 мл в течение светового дня.
- Воссоединить пустырник, подорожник, мелиссу и солодку (по 1 ст. л.) с цветами ромашки и семенами льна (по 2 ст. л.). От травяного сбора отделить 2 ст. л. и залить их кипящей водой (2 стакана). Средство следует продержать около 15 минут на водяной бане и настоять пару часов. Принимать в 4 приема по 0,5 стакана до того, как сесть за стол. Отвар нужно готовить ежедневно!
- Смешать аптечную ромашку (1 ч. л.), мяту и горькую полынь (по 2 ч. л.). Травяной микс залить кипящей водой (1 л) и оставить настаиваться на 2 часа. Профильтрованный настой пить за 30 минут до приема пищи по 0,5 стакана.
- Соединить цветы ромашки и одуванчика, листья подорожника, корни горца, траву душицы и пастушьей сумки, соцветия тысячелистника (по 2 ст. л.), заварить стаканом кипятка и оставить настаиваться на пару часов. Готовое средство принимать до 6 раз в день в теплом виде до приема пищи.
Одно из эффективных народных средств в борьбе против рефлюкс-эзофагита – свежие цветы одуванчика. Хорошенько промыть желтые соцветия растения и выложить их в банку объемом 3 л. Емкость наполнить доверху. Пересыпать цветки сахаром (500 г) и оставить до появления сока (разрешается немного истолочь смесь). Сироп из одуванчиков (1 ч. л.) разбавить водой (0,5 стакана) и выпивать ежедневно до того, как приняться за еду.
Чтобы предотвратить и вылечить рефлюкс-эзофагит, следует употреблять сок из корневищ сельдерея. Принимать его нужно на голодный желудок по 1 ст. л. за 30 минут до еды.
Облегчить симптомы и устранить воспаление при пищеводном рефлюксе можно с помощью укропного настоя. Для его приготовления измельчить 2 ч. л. семян укропа и залить сырье стаканом кипятка. Емкость с настоем накрыть блюдцем и выдержать 3 часа. Процеженный состав принимать 4 раза в день по 1 ст. л.
Картофель
- Разрезать 5–6 картофелин на небольшие кусочки, залить водой (соотношение 1:2) и отварить вместе с кожурой. Время варки – 60 минут с момента закипания. В течение этого промежутка стараться сохранять первоначальный объем жидкости, постоянно доливая воду. Готовый отвар употреблять в объеме 0,5 стакана до приемов пищи.
- Лечение рефлюкс эзофагита производить можно и сырым картофелем. Ежедневно выпивать до едысвежеотжатый картофельный сок, заедая его кусочками свежего картофеля, присыпанного сахаром.
Топинамбур
Среди эффективных народных средств, призванных вылечить рефлюкс-эзофагит и другие недуги желудочно-кишечного тракта, лидирует топинамбур (земляная груша, волжская репа). Для приготовления целебного средства взять несколько клубней земляной груши и одно зеленое яблоко. Все это измельчить на терке, смешать и съесть в 2 приема. Рецепт отлично устраняет изжогу и тяжесть в желудке.
Устранить изжогу при рефлюксе помогут следующие средства:
- Сладкая вода, которую нужно приготовить перед сном, а выпить наутро.
- Высушенные листья ежевики и малины – жевать.
- Поедание листьев свежей капусты.
- Чай из ромашки и мяты.
- Прием раствора угольного порошка.
Чтобы заболевание не приобрело хронический характер, важно своевременно заняться его лечением и строго придерживаться диеты и указаний врача. Так как рефлюкс-эзофагит имеет множество форм, к каждой из них необходимо применять специальную методику врачевания и не использовать народные средства без консультации с врачом.