У ребенка болячки на спине
Стрептодермия у детей: симптомы и лечение
Стрептодермия – инфекционная болезнь, вызываемая бактериями стрептококками. В зоне риска находятся люди всех возрастов, однако, согласно данным медицинской статистики, именно дети болеют чаще всего. Пузырьки с гноем, появляющиеся на коже в разных местах, со временем лопающиеся и оставляющие красные пятна – вот главный симптом заболевания. Заметив у ребенка первые признаки стрептодермии, немедленно обратитесь к педиатру.
Стоит отметить, что представленная болезнь заразна и передается путем телесных контактов. «Подцепить» бактерию очень просто, а потому важно знать, как выглядит заболевание и чем его лечить. В данной статье мы представим фото кожи, подвергшейся воздействию стрептококков и расскажем о способах борьбы с ними.
Откуда у детей берется стрептодермия?
Стрептококки – бактерии, которые можно обнаружить на коже любого человека. Они настолько малы, что разглядеть их можно лишь под мощным микроскопом. В норме – бактерии обитают на теле, не причиняя вреда организму. Однако достаточно небольшого воспаления, и они легко внедряются в слои эпидермиса – через царапины, раны, порезы, становясь источниками серьезного недомогания у детей.
Заражаются болезнью далеко не все детки. В зону риска попадают только те, кто не отличается хорошим иммунитетом. Немаловажный фактор – соблюдение санитарно-гигиенических норм. Нерегулярная смена подгузников, плохо выстиранное белье или одежда, редкое мытье рук – обычные бытовые мелочи «помогают» бактерии пробраться под кожу, ослабить хрупкое детское здоровье.
Бактерия может проникнуть в организм даже через мелкие травмы, а инкубационный период заболевания длится от 7 до 10 дней. В это время многократно возрастают шансы на то, что малыш заразиться сам или заразит других детей через:
- воздушно-капельный путь (при чихании, кашле);
- контактный путь (при тактильных прикосновениях);
- бытовой путь (когда зараженные и здоровые дети берут в руки одну и ту же игрушку, предмет).
Стрептодермия начинается с появления на теле гнойных вздутий. Несвоевременное обращение за медицинской помощью грозит серьезными последствиями. На коже образуются незаживающие раны, а в самых сложных ситуациях провоцируется развитие микробной экземы. Инфекция дает осложнения и на внутренние органы (в виде менингита, отита, синусита, пневмонии, эндокардита, миокардита).
Симптомы и формы стрептодермии
После заражения организма стрептококками, первые признаки болезни стоит ожидать уже через неделю – сразу после окончания инкубационного периода. У ребенка может наблюдаться повышение температуры, увеличение лимфоузлов, общие недомогания – плохой сон и аппетит, вялость, слабость.
Специфическими симптомами, характерными исключительно для данной болезни, выступают:
- покраснения кожи на разных участках тела;
- появление гнойных пузырьков, постепенно увеличивающихся в размере и лопающихся;
- образования эрозии на месте лопнувших гнойников, подсыхающей до желтой корочки;
- нестерпимый зуд.
Внимание!Гнойные пузырьки называются импетиго, а язвочки – эрозией.
Врачи выделяют несколько форм стрептодермии, различающиеся по степени тяжести и очагам проявления. Наиболее распространенные виды заболевания – это:
- Импетиго – поражение лица, кистей рук, стоп ног и других открытых участков тела.
- Щелевидное импетиго – появление папул в уголках рта.
- Панариций – проявление заболевания вокруг ногтей.
- Стрептококковая опрелость – провоцирование болезни при частых опрелостях ребенка.
- Вульгарная эктима – наиболее тяжелая форма протекания стрептодермии, отличающаяся появлением на теле язв и эрозий.
Полезно знать!Не пытайтесь прокалывать папулы на коже – инфекция может распространиться по всему телу.
Что делать, заметив первые признаки заболевания? Не нужно самостоятельно назначать малышу мази и препараты. Медицинские средства для борьбы со стрептодермией должен рекомендовать специалист после осмотра ребенка и взятия необходимых анализов (крови, мочи, соскоба с раны).
Диагностика и лечение болезни у детей
При первых подозрениях на стрептодермию отведите ребенка на прием к педиатру и дерматологу – врачей, в компетенции которых находится определение диагноза и способов лечения данного заболевания.
В зависимости от участков распространения и формы болезни, врач может применить следующие диагностические методы:
- Осмотр тела малыша.
- Выявление первичных (импетиго) и вторичных (эрозия) признаков болезни.
- Взятие бактериологического посева из пузырька.
- Назначение копрограммы.
- Анализы крови, кала, мочи.
Перечисленные процедуры направлены на установление точного диагноза маленького пациента, а значит – быстрого и эффективного лечения. Как правило, при стрептодермии назначают препараты локального действия, которые необходимо мазать на пораженные участки, а также таблетки для употребления внутрь.
Что назначают при стрептодермии?
Список препаратов довольно обширен – это мазь (эритромициновая, линкомициновая), антисептические растворы (мирамистин, фукорцин), антибактериальные компрессы на основе тетрациклиновых и стрептоцидовых мазей, дезинфицирующие средства (зеленка, салициловая кислота), которыми необходимо обрабатывать раны и пр. Особенности рецепта будут зависеть от конкретного диагноза.
Устранить зуд помогут антигистамины – Диазолин, Тавегил, Астемизол и другие, а для уничтожения стрептококков в организме понадобятся антибиотики (Эритромицин, Амоксициллин, Ципрофлоксацин). Не забудьте о витаминах – ребенок должен пропить курс Пиковита, Мультитабса или любых аналогичных комплексов.
Принимая лекарство, назначенное доктором, выполняйте несколько простых процедур в домашних условиях:
- Соблюдайте диету, запретив ребенку жареную, острую, мучную и сладкую пищу. Приоритетным меню для маленького пациента должны стать ягоды, фрукты, овощи, зелень, семена льна.
- Следите за гигиеной – забудьте о купаниях в природных водоемах или бассейне, старайтесь не мочить бляшки, ограничившись местным промыванием на пораженных участках. Выделите ребенку отдельное полотенце.
Главное – не дать малышу расчесывать пузырьки и ограничить его контакты с другими детьми.
Лечение стрептодермии может длиться от нескольких недель до месяца – в зависимости от формы и сложности протекания заболевания. В этот период точно соблюдайте все предписания доктора – и первые результаты будут заметны уже через 2-3 дня!
Лечение хронического тиреоидитаСтрептодермия у детей Лечение
Стрептодермия у детей, каковы её причины? Летом в жару дети часто страдают потницей. Расчесывая ее элементы дети вносят в поврежденные участки кожи инфекцию. В результате на коже возникают пузырьки. Затем, они лопаются, на их месте образуются язвочки, которые покрываются корочкой. Но затем снова расчесываются, трескаются, начинают мокнуть. Процесс затягивается.
Стрептодермия у детей
Если вовремя не начать лечение, язва достигает больших размеров. А вокруг нее на коже образуются множественные очаги. Таким образом могут поражаться значительные участки кожи.
Это заболевание называется стрептодермия или пиодермия.
Возможно его развитие у любого человека с рождения до старости. Но дети страдают им значительно чаще, т.к. кожа у них нежная, иммунитет недостаточно развит, мелкие травмы кожи у детей происходят чаще и чаще инфицируются.
Чаще других от стрептодермии страдают дети с кожными аллергическими заболеваниями (расчесывая зудящую кожу).
Излюбленная локализация поражения — открытые участки кожи: лицо, руки, ноги.
У младенцев стрептодермия часто возникает в промежности, в результате длительного нахождения в грязных и мокрых пеленках. С применением памперсов у грудничков она стала встречаться реже.
Стрептодермия является заразной. Она может передаваться от одного ребенка к другому при тесном контакте. Кроме того, стрепококк или стафилококк, явившийся ее причиной может вызывать у детей ангину, фарингит, стоматит, отит и другие заболевания. Поэтому, стрептодермия является противопоказанием для посещения ребенком детского сада.
Заметив болячку на коже ребенка, родители, как правило, считают, что это не страшно, пытаются избавиться от нее своими силами. Обычно это не удается.
Лечение Стрептодермия у детей
Между тем, стрептодермия очень хорошо лечится, если начать лечение в самом начале. В это время самочувствие ребенка не страдает. Обычно, обходится без приема лекарств внутрь.
Поэтому, чем быстрее Вы обратитесь к врачу — тем лучше. Для начала обратитесь к педиатру. Но, если потребуется он направит Вас к дерматологу.
Схема лечения очень простая
1. Не мочить
Если есть необходимость, можно аккуратно протереть кожу вокруг влажной салфеткой или ватой, смоченной 70° спиртом, не затрагивая очаг стрептодермии.
Стрептококки и стафилококки очень любят влагу и активно размножаются в ее присутствии. На сухой коже они перестают размножаться. Таким образом не увлажняя кожу, мы препятствуем распространению возбудителей за пределы пораженного участка.
2. Зеленка
Рекомендуется обрабатывать очаги стрептодермии зеленкой (спиртовым раствором брилиантового зеленого) 1 раз в день — утром, но затем оставлять пораженный участок кожи открытым (не закрывать поязкой).
Зеленка обладает дезинфицирующим и подсушивающим действием.
3. Антибактериальная мазь
Без этого пункта никак не обойтись. А любители всяких примочек и присыпок с травами могут здорово навредить ребенку.
Рекомендуется накладывать на пораженный участок повязку с одной из антибактериальных мазей: левомиколь, гентамициновая, синтомициновая — 1 раз в день — на ночь. В данном случае повязка нужна для более длительного и тесного контакта мази с очагом стрептодермии. Утром повязка снимается, а пораженный участок обрабатывается зеленкой и оставляется открытым.
Мази, содержащие в своем составе гормональные препараты: тридерм, целестодерм — дают хороший эффект. Но их категорически не рекомендуется применять самостоятельно, без назначения врача. Т.к. при нанесении на большой участок кожи, они могут системно (через кровоток) воздействовать на организм.
Постоянное ношение повязки не допустимо, т.к. при этом кожа увлажняется и разогревается, что может привести к обратному результату.
Лечение обычно длится 7-10 дней и приводит к полному выздоровлению.
Если очаги стрептодермии множественные, распространяются на большие участки кожи — это нарушает общее состояние ребенка. Повышается температура, увеличиваются лимфоузлы. Это потребует системного применения антибиотиков: в таблетках, внутримышечно или даже внутривенно с госпитализацией в стационар.
Но такое поражение не возникает мгновенно. Стрептодермия всегда развивается постепенно. Так что у родителей всегда есть время обратиться к врачу. Стрептодермия у детей. Лечение.
Язвочки на теле у ребенка: почему они появляются и чем лечатся? Как предупредить заболевание?
Язвочки на теле у вашего ребенка могут появляться по разным причинам, но часто речь идет о поражении кожи стрептококками – анаэробными бактериями-паразитами, проживающими не только в человеке, но и в животных. Как распознать опасное заражение и вылечить его, мы расскажем ниже. Особенно важна будет эта информация родителям, так как дети первыми попадают под удар.
У ребенка появились язвочки на теле
Основной симптом заболевания – образование на коже гнойных волдырей (фликтен) имеющих круглую форму и иногда шелушащуюся поверхность. Их количество, размер и зоны распространения зависят от клинической картины, у одно заболевшего они могут появляться на конечностях отдельными образованиями, у другого мелкой сыпью в нижней части тела. Однако, в любом случае, они будут содержать мутную бело-медовую жидкость.
Стрептококковая флора считается условно-опасной, так как часто присутствует в организме и не наносит при этом вреда. Но любое ослабление здоровья и бактерии начинают размножаться несдерживаемые уже иммунитетом:
- Переохлаждение;
- Плохое питание;
- Недосыпания.
Продукты их жизнедеятельности попадают в кровь, отравляя организм.
Как можно заразиться?
Итак, чтобы инфекция начала распространятся в организме, необходимо ослабление иммунитета, а заразиться ей легко:
- Воздушно-капельным путем. Пребывание в местах большого скопления народа, особенно в плохо проветриваемых помещения (офисах, общественном транспорте, школе) увеличивает шанс заражения. Чихающие и кашляющие люди – прямой источник стрептококка, особенно если вы находитесь рядом в душном помещении, когда концентрация бактерий увеличивается;
- Бытовым– когда вы пользуетесь с кем-то одной посудой и постельным бельем. Через микротравмы кожи (а они есть почти у всех) или слизистых оболочек ротовой полости бактерии легко попадут в организм, если вы допили чай за гостившим у вас приятелем;
- Половым– при интимной близости, так как данные микроорганизмы встречаются и в органах половой системы мужчин и женщин;
- Алиментарным– несоблюдение самых простых правил гигиены;
- Медицинским– при осмотре не продезинфицированным инструментом.
Дети чаще попадают под удар, так как их иммунная система менее совершенна, чем у взрослого человека, а концентрация бактерий в организованных детских коллективах крайне велика (детский сад, школа, секции по интересам).
Другие симптомы пиодермии
Кроме язвочек на коже, для пиодермии характерны такие проявления:
- Кожный зуд, иногда сильный, больше похожий на жжение;
- Образование пигментных пятен на месте заживающих очагов;
- Отсутствие аппетита;
- Поверхностное шелушение в области поражения;
- Иногда – увеличение лимфатических узлов;
- Редко – повышенная температура.
Как и у любого заболевания у пиодермии есть инкубационный период, клиническая картина начинает развиваться примерно через 7 дней после заражения, именно после этого появляются высыпания.
Стрептодермию часто путают с другими кожными патологиями – экземой, крапивницей, лишаем, поэтому врачи иногда назначают неэффективное лечение, особенно на начальной стадии.
Чем опасна пиодермия?
При неправильном лечении существует вероятность развития хронической формы с рецидивирующим течением. В таком случае язвы сливаются в единые очаги, представляющие собой пятна с отслаивающейся омертвевшей кожей.
В моменты затишья болезни появление новых пузырьков приостанавливается, однако пораженные ранее места продолжают шелушиться, покрываясь чешуйками.
Длительное существование очага приводит к повышению чувствительности кожи, теперь любые живые организмы могут нанести вред эпидермису в пораженных местах. Этот процесс приводит к микробной экземе с появлением экзематозных колодцев.
Часто выступившая сыпь покрывается каплями серозной жидкости, которая не дает болячкам зажить.
Кроме прочего стрептодермия может привести к следующим осложнениям:
- Гнойный отит;
- Ревматизм;
- Васкулит;
- Хронический лимфаденит;
- Сепсис;
- Рожа.
Известны случаи развития более тяжелых болезней – пороки сердца, патологии почек.
Поэтому крайне важно лечить заболевание правильно и не заниматься самолечением.
Как лечить стрептодермию?
Каким будет лечение зависит от клинических проявлений:
- Если появились единичные болячки и нет признаков отравления организма, возможно обойтись местной терапией – гнойные пузырьки вскрываются, обрабатываются зеленкой, сверху накладывается сухая повязка. Корочки же обрабатываются салициловым вазелином и удаляются;
- При более распространенных формах назначаются антибиотики внутрь (Амоксициллин, Сумамед, Амоксиклав) и антибактериальные пасты наружу (эритромициновая, линуомициновая);
- Когда больной испытывает сильный зуд, рекомендуются антигистаминные препараты;
- Для того, чтобы болезнь не распространялась при расчесывании, ногти смазывают зеленкой.
Кроме этого больного желательно посадить на диету, при которой он не будет есть сладкие и острые продукты, так как они провоцируют выделение серозной жидкости. Также не лишней станет дополнительная витаминная терапия, укрепляющая иммунитет.
Итак, если вы обнаружили язвочки на теле у ребенка и они имеют гнойно-серозный характер, возможно речь идет о заражении стрептококком.
Видео про детскую сыпь и язвы на коже
В данном ролике педиатр Комаровский расскажет о причинах появления сыпи и язвочек на коже малышей, как от них избавиться:
Красные точки и болячки на спине: причины и лечение
Болезни кожного покрова на спине у мужчин, женщин и детей (в том числе у новорожденных и грудничков) могут быть связаны с внешними причинами или внутренними факторами. Определить источник самостоятельно невозможно и не рекомендуется. Это касается и самолечения, которое часто приводит к негативным последствиям. Патологиям присвоен код по МКБ-10 L00-L99.
Виды заболеваний
Кожный покров состоит из 2 слоев – эпидермиса (наружного) и дермы (внутреннего). Под дермой располагается подкожно-жировая клетчатка – третий слой, который удерживает тепло, питает остальные слои влагой и другими необходимыми веществами. В эпидермисе, дерме и подкожно-жировом слое развиваются различные заболевания, которые имеют схожую клиническую картину.
В эпидермисе протекает псориаз, экзема и чесотка, в дерме – гидраденит, фурункулез, в подкожно-жировой клетчатке липомы. Иногда случается так, что патологии затрагивают каждый слой кожи. Сюда можно отнести глубокий ожог.
Болячки на спине у человека разделяют на 2 большие группы: инфекционные и неинфекционные. Существует наследственная предрасположенность к некоторым патологическим процессам и приобретенная этиология. Во всех случаях пусковым фактором выступает ослабление защитной функции организма, стрессовая ситуация или воздействие других причин.
В отдельную группу относят хронические патологии кожного покрова на спине. Если сравнивать их с острыми инфекционными заболеваниями, характерные симптомы беспокоят на протяжении всей жизни, проявляясь периодами обострения и стихания (ремиссии).
Распространенными патологиями кожи в области спины являются дерматиты и дерматозы. Это неинфекционные процессы, которые протекают с зудом, повышением сухости кожи, покраснением. Риск развития повышен у лиц с аллергически отягощенным анамнезом, иммунодефицитом.
Дерматит
В детском возрасте, чаще у новорожденных и грудничков первого года жизни, появляются симптомы атопического дерматита. Патология имеет аллергическую этиологию. Признаки заболевания – зуд, прыщи на кожных покровах (в том числе на лице, в складках, на плечах, животе и т.д.).
Жгучая боль в животе в районе пупкаЛечить атопический дерматит можно и в домашних условиях. Главное – комплексный подход. Проводятся мероприятия по очищению организма, восстановлению пищеварительных функций. Важно исключить воздействие провоцирующего фактора.
Иная форма дерматита – аллергическая, которую чаще диагностируют у взрослых людей. Основная причина – контакт кожного покрова с аллергенным компонентом или его попадание внутрь желудочно-кишечного тракта (пероральным путем). Симптомы возникают в первые 24 часа после влияния аллергена.
При аллергическом дерматите у мужчины или женщины появляются красные точки на спине, пупырышки в других областях тела, которые могут чесаться. Область локализации сыпи зависит от того, где произошел контакт с аллергеном.
На спине пятна обусловлены ношением одежды из синтетического материала, использованием неподходящей по типу кожи косметики. При пищевой аллергии симптомы могут возникать в любой части туловища и чаще – на животе.
Лечение точек и другого типа высыпаний аллергической этиологии проводят с использованием антигистаминных средств (таблеток, мазей, кремов, растворов для проведения инъекций). Можно применять народные средства, например, добавлять в ванну отвары и настои из лекарственных трав (череды, ромашки, тысячелистника и др.).
Себорейный дерматит – патология, вызванная избыточной продукцией кожного жира и активной жизнедеятельностью в кожном покрове грибковой инфекции. Характерные симптомы возникают в областях, которые содержат сальные железы: на голове, лице, в заушной зоне, груди, в зоне позвонков (у позвоночника между лопатками).
Себорейный дерматит характеризуется появлением на кожном покрове участков с сухими корочками, которые шелушатся. После отшелушивания чешуек на их месте остается слегка воспаленная поверхность. Лечение состоит в устранении причинного фактора и восстановлении целостности кожного покрова.
Дерматоз
К группе дерматозов относят экзему, нейродермит и псориаз.
Экзема на спине – хроническая болезнь кожного покрова, которая протекает с сыпью, воспалительными явлениями и жжением. Чаще патологии подвержены симметричные участки туловища и сгибательные суставные поверхности. Среди провоцирующих факторов – ослабление иммунной защиты, наследственная предрасположенность.
Характерные симптомы экземы – появление на позвоночном или другом участке воспалительного очага, который со временем покрывается водяными пузырьками (красными, темными язвочками, эрозиями). После вскрытия новообразований на их месте остается раневая поверхность. Со временем она засыхает, образуется корочка.
Нейродермит – это патология, которая развивается на фоне аллергической реакции организма и нарушения работы вегетативной нервной системы. Среди основных симптомов – зудящий синдром, сухость кожного покрова, воспалительные очаги. Даже успешное лечение не избавляет от риска образования пигментированных участков после устранения острой стадии.
Псориаз на спине – тяжелое хроническое заболевание, этиология которого до сих пор не до конца изучена. Чаще патологию диагностируют на фоне сильного пережитого стресса, при иммунодефиците. Новообразования имеют сухую поверхность, шелушатся. После очищения поверхности на месте бляшки остается кровоточащая язва.
Инфекционные заболевания
Чесотка или демодекоз на спине – инфекционное паразитарное заболевание кожного покрова. Среди характерных симптомов демодекоза – зуд, сыпь. Развивается патология на фоне укуса подкожного клеща и его внедрения в эпидермис.
Подкожный клещ на спине оставляет специфические ходы, которые видны без увеличительных приспособлений. Чесотка на спине – не заразная. Патология может развиваться на руках, ногах, ягодицах, в зависимости от того, где внедрился демодекс.
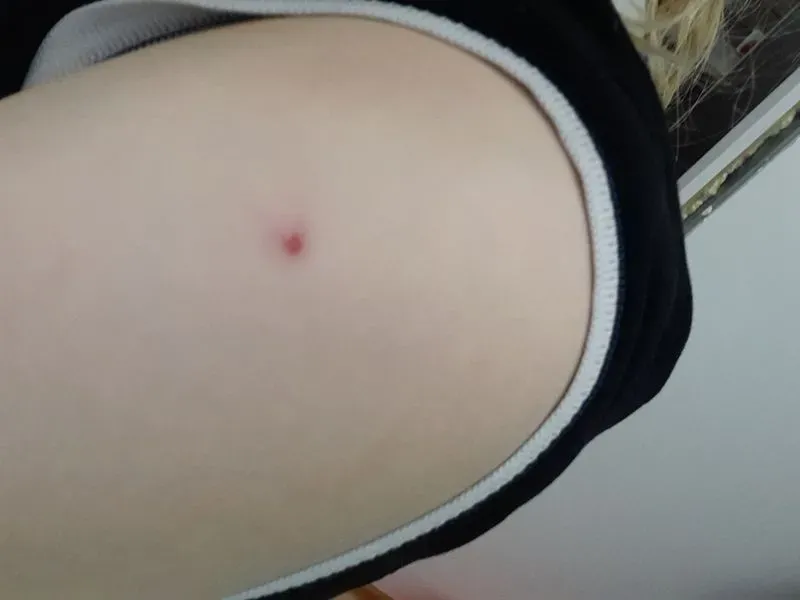
Стрептодермия на спине – еще одно инфекционное заболевание, которое развивается при воздействии стрептококка. Среди провоцирующих факторов – гормональный сбой, травмирование кожного покрова, снижение уровня влаги.
Стрептодермия проявляется в форме круглых новообразований, имеющих розовый цвет. Присоединяется зуд. Поверхность очагов – сухая. Через несколько дней после появления на их месте образуются гнойно-пузырьковые элементы. Может повышаться общая температура, увеличиться рядом расположенные лимфоузлы.
К инфекционным заболеваниям кожи спины относят и фурункулы, карбункулы, фолликулит, отрубевидный лишай и др.
Диагностика причины
Жирная кожа на спине – один из основных пусковых факторов к развитию различных заболеваний дерматологического характера. Поэтому в первую очередь врач проводит осмотр эпидермиса. Это позволяет дифференцировать кожные болезни от симптомов, возникающих при заболеваниях внутренних органов и систем.
Во время осмотра эпидермиса дерматолог использует увеличительную ручную линзу или дерматоскоп со встроенной лампочкой и такой же линзой. Исследуют цвет имеющихся новообразований, форму и размер, выявляют дополнительные симптомы (увеличение лимфатических узлов, зуд, боль и др.).
Для выявления природы новообразований проводится биопсия – исследование образца биологического материала. Как правило, метод используют при подозрении на наличие опухоли. Если нужно подтвердить грибковую природу наростов, назначают исследование соскоба кожи.
Для выявления инфекции проводится посев биоптата. Также врач может назначить исследование лампой Вуда при наличии симптомов, характерных для некоторых нарушений пигментации. Если есть подозрения на аллергическую этиологию высыпаний, проводятся кожные пробы.
Лечение и профилактика
Исходя из причины высыпаний, назначают антибактериальные препараты, противовирусные, противогрибковые. Это могут быть средства для приема внутрь или в местной форме. Для повышения защитной функции организма нужно принимать витаминные препараты или иммуномодуляторы.
Основное профилактическое мероприятие – полноценный уход за кожными покровами: ежедневное принятие душа, использование питательных средств для тела (для сухого или жирного типа кожи). Чтобы снизить риск развития аллергических симптомов, важно исключать провоцирующие факторы.
Что делать и как избавиться от болячек на кожном покрове спины, подскажет только врач. Категорически запрещено проводить самолечение. В противном случае можно замедлить выздоровление и вызвать хронизацию процесса.